SD人工関節センター
治療について

悠々と京都を歩こう!
わが国では65歳以上の高齢者人口が総人口に占める割合(高齢化率)が約25%となり、世界でも有数の「超高齢社会」に突入しました。そして、いかに健康寿命、すなわち健康上の問題で日常生活が制限されることなく生活できる期間を保つかが重要な課題となっています。
健康寿命を脅かす大きな要因として下肢関節の障害があり、その治療のために有効な方法として人工関節置換術が挙げられます。わが国では1年間に人工股関節置換術が約50,000件、人工膝関節置換術が約80,000件行われていますが、高齢化に伴って今後も手術件数は増加の一途をたどると考えられています。

人工関節センターの特徴
ポイント 1 快適な入院生活のための設備


病室は平成23年に全てリフォームし、快適な入院生活を提供できるようにしました。人工関節センターでは8室の個室病室を保有しており、7病室に専用のウォシュレット付きトイレを備えています。一般病室は3~4人部屋で、車椅子や歩行器が使いやすいバリアフリーの空間を提供しています。5部屋19床の一般病室にウォシュレット付きトイレが3つ確保されています。
また、院内に大きな浴室設備があり、個室のシャワー浴室が毎日使えます。個人用浴室ではリハビリの一環として浴槽を使って入浴する練習ができます。また、立位保持が不安定な場合は浴室用車椅子に乗り換えて、そのまま大浴室でシャワーや入浴をしていただけます。人工関節術後の患者様には関係がありませんが、身体の状態が不自由な方は入浴用リフトを用いて浴槽へ入ることもできます。浴室には浴室職員が大勢常駐し、必要に応じて介助いたします。
管理栄養士が病態や合併症に応じた病院食を提供します。有料の特別メニューも用意しています。食物アレルギーや嗜好については遠慮なくご連絡ください。きちんと対応いたします。



ポイント 2 清潔な手術室
手術室にはバイオクリーンルーム(人工関節に適した清潔度の高い手術室)を設置しています。その清潔度は米国航空宇宙局(NASA)規格でクラス100と最高レベルです。また、術中には人工関節手術用ヘルメットを用い、適切な抗生物質投与も行うため、人工関節センターの設立以来、人工関節の感染の発生は皆無です。
また、当院における手術はほとんどが整形外科領域のもので、特に人工関節の比率が高いことが特徴です。このため、手術室スタッフ全員が人工関節手術に習熟していることも大きなポイントです。
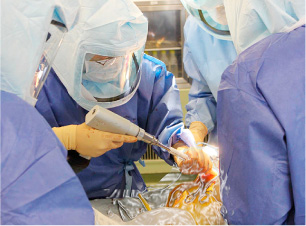
ポイント 3 手術後のリハビリテーション
人工関節の効果を最大限に引き出すためには術後早期からのリハビリテーションが重要です。日当たりのよい4階にある広い理学療法室では、単なる運動療法だけではなく退院後の生活を見据えた職業復帰訓練や、スポーツ活動を目標としたリハビリも行っています。自転車に乗りたい方には実物の自転車を用いた練習を行います。
作業療法室には畳、キッチン、浴槽、洗濯機などが配置され、和室における正座のやり方や蒲団の上げ下ろし訓練など日常生活で必要な動作を練習していただきます。


低侵襲手術を行っているため手術翌日には歩行器での歩行が可能で、理学療法室では平行棒内での歩行訓練を開始できます。手術前に杖を使っていなかった方は術後も杖を使う必要はなく、歩行器で訓練を行ったあとは1週間程度で独歩で歩けるようになります。その後、体力に応じて階段や蒲団の上げ下ろしなどの日常生活動作の訓練を進めます。病院外の路上歩行訓練も行います。そして、問題がなければ術後10日~3週間で歩いて退院できます。階段昇降はもちろん可能ですし、自転車にも乗れます。膝が悪くなければ正座も充分可能です。ゴルフや社交ダンス、ウォーキングなどのスポーツやレクリエーションも楽しんでいただけます。
専属の管理栄養士はリハビリ内容に合わせた疲労回復・筋力増強用のプロテイン食で術後リハビリを後方支援してくれます。


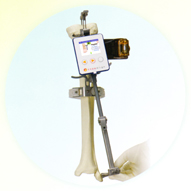
運動訓練装置 ウェルトニックL(ミナト医科学)
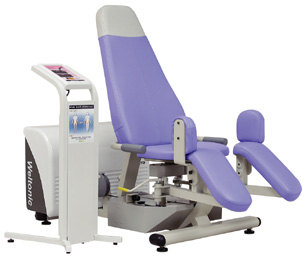
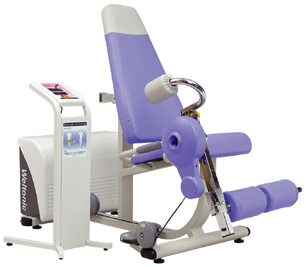
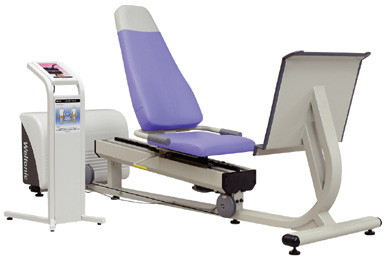
ミナト医科学の運動訓練装置ウェルトニックLは運動器障害の治療を目的としたトレーニングマシンです。当院では筋力測定機能が付いた上位機種を導入しました。人工関節の術後リハビリテーションに対応するためにレッグプレス、レッグエクステンション、アブダクションの3機種を揃え、術後のリハビリテーションがより楽しく、より機能的に行えるようにしています。
レッグプレスでは荷重歩行に重要な下肢筋全般を強化することができます。レッグエクステンションは内側広筋を中心とした膝関節周囲筋群の強化と膝関節の可動域拡大に有用です。アブダクションは股関節外転筋群のトレーニングに有効で、歩行や片脚立ちにおける左右へのふらつきを解消して転倒を予防することができます。
3次元動作解析システム マイオモーション(ノラクソン社)


ノラクソン社のマイオモーションはビデオカメラではなくモーションセンサーを利用した3次元動作解析システムです。通常の3次元動作解析システムではビデオカメラで歩く姿を録画したあとで、パソコンを用い時間をかけて解析を行います。測定は複数のビデオカメラを設置した特定の場所のみでしか行えません。横に介助者がいると、ビデオ撮影ができないため解析ができなくなります。解析に時間がかかるため、実際にリハビリに役立てるというよりは研究目的が主となります。
これに対し、マイオモーションはモーションセンサーを利用するため計測空間を選ばず、どんな場所でも使えます。リハビリ室以外の階段や屋外など種々のシチュエーションで活用できますし、横に介助者がいても問題ありません。 また、リアルタイムでモニター画面に骨格モデルが歩く様子を映しだせるため、リハビリ中に自分の手足の動きを客観的に観察することができます。 モニター画面上で術前と術後の歩き方を比較することや、各関節の動きを細かく分析することも可能です。 リハビリのポイントを的確に捉えることができるため、リハビリの治療方針を決定するのに役立つのです。
バランス練習アシスト(トヨタ自動車)


バランス練習アシスト(トヨタ自動車株式会社)はバランス確保が不自由な患者様が、ゲーム感覚でバランス訓練を行えるよう支援することを目的として作製されたリハビリテーション用ロボットです。
外見としては二輪のタイヤが付いた電動の乗り物で、以前に話題になった電動立ち乗り二輪車のセグウェイに少し似ています。前方に設置された大きなテレビモニターにゲームが映し出され、練習者が前後・左右へ身体バランスを移動させることによってゲームの中のキャラクターを操ることができます。テニス、スキーそしてロデオの3種類のゲームを通して重心移動練習と重心保持練習によるバランス訓練を楽しく行うことができるのです。
京都武田病院では、このバランス練習アシストを臨床研究目的で導入しています。人工股関節および人工膝関節の手術を受けられた患者様に優先して使用し、術後リハビリテーションを充実したものにしています。
ポイント 4 最先端コンピュータ技術の応用
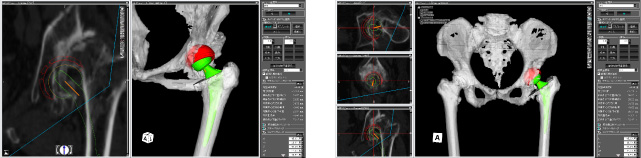
3次元手術シミュレーションシステム
人工関節の手術計画はCT画像を基に3次元手術シミュレーションシステム(Lexi社のZedHip & Knee)を用いて行います。どの部位に、どのサイズの人工関節を、どの方向に入れるべきか、そしてその通りに手術を行えば術後にどのような可動域が獲得できるか、などを3次元的にシミュレートして術前に評価することができます。
このシステムは京滋地区では今のところ京都第二赤十字病院と当院にしかありません。これによって非常に正確な術前評価が可能となりました。
ZedHip & Knee Lexi社
人工関節の手術計画はCT画像を基に3次元手術シミュレーションシステム(Lexi社のZedHip & Knee)を用いて行います。どの部位にどのサイズの人工関節をどの方向に入れるべきか、そしてその通りに手術を行えば術後にどのような可動域が獲得できるか、などを3次元的にシミュレートして術前の段階から評価することができます。
手術ナビゲーションシステム
人工股関節に関しては特に必要がないため基本的にナビゲーションシステムを使っていません。通常レベルの変形の場合、執刀医に技量があればナビゲーションを使う必要そのものがないと言えます。その代わりに全例でX線透視装置を用いて人工関節を正しく設置する方法を採用しています。ただし、難症例に対しては手術ナビゲーションシステムを用いる態勢を取っており、関節破壊の程度が非常に強い患者様や股関節固定術後の患者様に手術を行う場合にはナビゲーションが活躍する機会がでてきます。しかし、ナビゲーションシステムを使うことによるデメリットもあるため、状況に応じて適応を判断することが大切です。
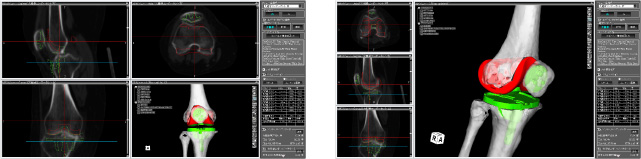
人工膝関節に関しては簡易型のナビゲーションシステムが実用化されました(OrthAlign社のKnee Align 2 system)。特にデメリットもなく性能も良いため、膝に関してはほぼ全例でナビゲーションを使って正確な手術に役立てています。
Knee Align 2 system OrthAlign社

OrthAlign社のKnee Align 2 systemは人工膝関節手術中に用いるナビゲーションシステムです。大腿骨や脛骨の骨切りを正確に行うために有用です。モニター画面に角度が表示され、骨の変形に惑わされることなく正しい角度での手術が可能となります。また、ナビゲーションなしで手術を行う際に用いられる髄内ガイドシステムより骨髄腔に与える侵襲が少なく、脂肪塞栓症候群などの合併症の予防にも役立ちます。
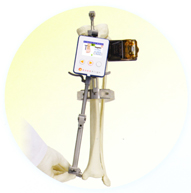

3次元動作解析システム
術前・術後のリハビリ評価のために3次元動作解析システム(Noraxon社のMyomotion)を脊椎・上肢・下肢のフルセットで導入しました。のシステムは大学病院などで研究目的に使用されることがほとんどで、民間病院でのフル導入は国内で初めてです。モニター画面上で術前と術後の歩き方を比較することや、各関節の動きを細かく解析することができ、リハビリのポイントを的確に捉えることが可能となります。
マイオモーション
ノラクソン社のマイオモーションはビデオカメラではなくモーションセンサーを利用した3次元動作解析システムです。通常の3次元動作解析システムではビデオカメラで歩く姿を録画したあとで、パソコンを用い時間をかけて解析を行います。測定は複数のビデオカメラを設置した特定の場所のみでしか行えません。横に介助者がいると、ビデオ撮影ができないため解析ができなくなります。解析に時間がかかるため、実際にリハビリに役立てるというよりは研究目的が主となります。
これに対し、マイオモーションはモーションセンサーを利用するため計測空間を選ばず、どんな場所でも使えます。リハビリ室以外の階段や屋外など種々のシチュエーションで活用できますし、横に介助者がいても問題ありません。また、リアルタイムでモニター画面に骨格モデルが歩く様子を映しだせるため、リハビリ中に自分の手足の動きを客観的に観察することができます。モニター画面上で術前と術後の歩き方を比較することや、各関節の動きを細かく分析することも可能です。リハビリのポイントを的確に捉えることができるため、リハビリの治療方針を決定するのに役立つのです。


このように京都武田病院人工関節センターでは最先端コンピュータ技術を治療へ応用しており、術前計画は3次元シミュレーションシステムで、術中手術支援は手術ナビゲーションシステムで、術前・術後リハビリ評価は3次元動作解析システムで、それぞれ正確性と安全性を確保するようにしていることが特徴です。
ポイント 5 チーム医療
人的配置としては、事務部門に人工関節センター専属のコーディネーターを置いています。入退院手続きや各種の診断書など治療に関わる一切の医療事務的事柄について患者様一人一人に合わせてきめ細かく対応します。
経験豊富な医師を中心として、地域連携室、看護師、放射線技師、臨床工学士、管理栄養士、臨床検査技師、理学療法士、作業療法士、さらに人工関節コーディネーターなどの多くのメディカルスタッフが会議を繰り返し、息の合った良いチームとして連携しながら治療に携わっていることが大きな特徴です。必ずや患者様にご満足いただける体制が整っています!
術後の経過
人工関節置換術の後、手術当日はベッドで安静にしていただきますが、背もたれを起こしたり、横向きになることはできます。両脚とも自由に動かせますし、手術を受けた膝や股関節も自在に屈伸することができます。思ったより痛くないことがほとんどですので、あまり心配される必要はありません。
低侵襲手術を行っているため翌日には術創の痛みも軽減し、全体重をかけて立ってゆっくり歩くことができます。車椅子はかえって不便ですので、ほとんど使いません。たいていの方は歩行器を使って翌日から歩くことができます。点滴を含め全てのチューブ類は手術翌日に抜去します。自分でトイレに行くことができますので、トイレの心配も不要です。手術翌日からリハビリ室で平行棒内での歩行訓練を開始できます。手術前に杖を使っていなかった方は術後も杖を使う必要はなく、歩行器で術後1週間程度の訓練を行ったあとはすぐに独歩で歩けるようになります。その後、体力に応じて階段や蒲団の上げ下ろしなどの日常生活動作の訓練を進めます。病院外の路上歩行訓練も行います。そして、問題がなければ術後10日~3週間で歩いて退院できます。階段昇降や正座はもちろん可能ですし、自転車にも乗れます。ゴルフや社交ダンス、ウォーキングなどのスポーツやレクリエーションも楽しんでいただけます。
ご親戚やご近所の方に術後経過があまり良くない方がいて、苦労されているのを見ているために自分自身が手術を受けることをためらっているという患者様がよくいらっしゃいます。しかし、個々の病院の技術や治療方針の違いによって、術後経過には大きな差が出るのです。京都武田病院で手術を受けられた場合、幸せを掴める可能性は飛躍的に高くなります。
適応年齢
膝関節に関しては、60歳以下で人工関節手術を受けられる方は少ないですが、股関節では40歳台や50歳台で手術を受けられる場合はよくあります。人工関節手術を行うことで早期に社会復帰でき、治療成績も十分に高いのです。他の治療法と長所・短所を比較したうえで、人工関節手術が第一選択肢として考えられるべき時代になっています。

痛みを放置しても、すぐに寝たきりになることや生命の危機が生じることはありません。しかし、徐々にそして確実に腰椎や隣接関節に悪影響が生じてきます。心肺機能や骨質の低下、筋委縮なども引き起こします。さらに、人生の中で最も活動性の高い大切な時期に、生活の質を明らかに落としたまま年齢を重ねるのを待つことが正しいのでしょうか? スポーツを避け、旅行に行かず、仕事を制限し、痛み止めを飲み続けることが望ましいのでしょうか?
まずはご相談ください。受診していただければ患者様それぞれの病態、病期、活動性、社会状況などを考慮し、最も適切な治療法を提示いたします。早期に手術を受けた方が良いのか、待機しても大丈夫なのかを判断するための大切な出会いをお待ちしたいと京都武田病院人工関節センターでは想っています。
人工関節に関する情報
人工関節に関する一般的な情報は下記のサイトでも読むことができますのでクリックして下さい。なお、これらのサイトでは一般論としての情報が記載されているため、細かい点については当院と方針が異なることがあります。よくある質問については「質問・回答コーナー」にまとめました。
関節の痛みや変形に悩んでいる方に向けた人工関節治療専門情報サイトです。
主要な人工関節メーカーのサイトです。これらのメーカーは人工関節の製造・輸入・販売を通じて、関節疾患で悩んでいる方をサポートしています。
京都武田病院人工関節センターへのお問い合わせ・ご予約
TEL. 075-312-7001
(9:00~17:00 日・祝除く)
よくあるご質問について
-
自己血貯血を行いますか?
原則として自己血は貯血しません。その理由は、手術時の出血量が少ないため、そもそも輸血を必要としないからです。また、自己血を採取することで、採血量に応じた貧血を手術前にきたしてしまいます。採血から手術までの数週間の間に回復する血液量は実はわずかです。わざわざ体力を落とした状態で手術に臨むことは望ましいことではないと考えています。また、自己血といえども全く安全なわけではありません。採取した血液が凝固しないために薬剤を混合して保存する必要がありますし、採血の際に皮膚常在菌などがわずかでも紛れ込めば保存期間の間に増殖します。いざ輸血を行う際に、細菌が培養増殖した血液を自分に輸血するという不条理なことが生じる危険性もあるからです。
ただし、自己血貯血をあえて希望される場合にはそのようにおっしゃってください。対応いたします。
-
骨セメント(接着剤)を使用しますか?
膝関節では使用しますが、股関節では使用しません。人工膝関節では骨セメントを用いることが一般的ですが、骨セメントの必要量が少ないため大きな合併症は生じにくいとされています。股関節の場合、膝とは骨の形態が異なるため、骨セメントを使用しなくても手術を上手に行えば充分に良好な固定が得られます。実際、当院では骨セメントを使用しなくても全例で翌日に全荷重可能です。現在、日本のなかで人工股関節に骨セメントを使用しない割合は80~90%近くになっています。
-
いつから立てる? 歩ける?
翌日から全例で全荷重で立てます。通常は手術翌日から歩行器で歩行できます。また、同時にリハビリ室での歩行訓練も開始します。術後1週間を目途に独歩を開始しますが、もともと杖を使っていた方は杖も併用することがあります。そして階段練習やお座敷での立ち座りの練習が済めば、退院可能となります。
-
退院までの日数は?
あまり急ぐ必要は感じていませんが、早ければ10日前後、平均で2~3週間というところです。膝関節の場合はもともと手術時の平均年齢が高いため、3~4週間かけることが多いかもしれません。また、両側同時手術の場合も状態に応じて調整する必要があります。遠隔地にお住まいのご高齢の方などで十分なリハビリを希望される場合は、3ヵ月程度までゆっくり入院していただくことも可能です。
-
両側とも悪い場合は?
股関節あるいは膝関節の両側ともに手術が必要な場合、片方ずつゆっくり治療することもできますし、両側同時に手術することもできます。片方ずつの場合は、先に手術を行った脚の力が片脚立ちができる程度に強くなってから、反対側の治療をするほうがよいでしょう。また、術後の貧血が回復するのを待ちたいため、手術の間隔は1~2ヵ月程度が適切でしょう。
しかし、最近は同時に手術を行う場合が多くなっています。両側同時に手術を行っても、翌日には立って歩行器で歩けることには変わりありません。車椅子は乗り降りが大変なので、室内や廊下内などは歩行器の方が楽です。最初の数日は片脚手術に比べて動きやすさに多少の差がありますが、1週間を過ぎると大きな差はなくなってきます。両方とも同時に痛みがなくなるため、楽しくリハビリができると考えて下さい。総入院期間も当然短くて済みます。
出血量は必ず2倍になることに一応は注意が必要ですが、今のところ両側同時手術の方でも輸血を必要としたことはありません。
また、心機能の障害や肺血栓塞栓症など循環や呼吸に関する合併症は両側同時のほうがやや起こりやすいと報告されています。年齢や合併症など、術前の全身状態をよく評価し、両側同時手術の長所と短所をきちんと天秤にかけたうえで方針を決定しましょう。
-
人工股関節後の脱臼の確率は?
当院では0.7%と説明しています。特別な難症例まで合わせてこの数字ですので、通常程度の変形の場合、確率はもっと低くなります。短外旋筋群や後方関節包をできるだけ温存する低侵襲手術を行っていますので、なかなか簡単には脱臼しません。
-
日常生活に何か制限はありますか?
日常生活動作に制限はありません。普通に歩くことはもちろん、階段昇降や自動車の運転も可能です。人工股関節の場合、膝が悪くない限り正座や自転車を漕ぐこともOKです。人工膝関節の場合は、残念ながら術後に正座ができるまでの可動域は期待できませんので、洋式の生活様式を確立して下さい。
-
スポーツはできるでしょうか?
すでに統計学的な結果がでています。ジョギングなどのように上下に衝撃荷重が発生する動きは避けたほうがよいとされていますが、ウォーキングなど比較的衝撃が少ない運動は問題ありません。具体的にはエアロビクスやシングルスのテニスは避けるべきですが、水泳やサイクリング、ダブルスで楽しく行うテニス程度は推奨できます。ゴルフも問題ありませんが、右効きのゴルファーはスイング動作で右膝を捻りますので、右人工膝関節を受けた場合のみゴルフを控えたほうが良いかもしれません。人工股関節は捻りに強いので、ゴルフに問題はありません。
-
人工関節後の感染の確率は?
当院では0.2%程度と説明していますが、高性能のクリーンルームで手術用ヘルメットを用いて手術を行い、充分な消毒や適切な抗生剤の使用に留意するなどできるだけ感染を発生させないよう心がけています。実際のところは当院での人工関節の感染発生数は未だゼロのままです。
-
どれぐらい長持ちしますか?
個人差が大きく、種々の条件が影響するため、一概に言うことは難しいのですが、現在使用されている人工関節は20~30年は保つであろうと期待されています。 しかし、ごく少ない確率ですが、15年程度で部分取り替えが必要になるケースもあるかもしれません。できるだけ長持ちするように、丁寧な手術を心がけています。
-
退院後は通院が必要ですか?
自分で歩けて日常生活動作が充分行えることが退院の条件ですので、退院後はリハビリテーションに通っていただく必要はありません。
定期の経過観察としては術後6週間、3ヵ月、6ヵ月、1年、その後は1~2年毎に外来通院していただいています。他府県など遠方にお住まいの場合は、状況に合わせて対応しています。
将来、いつかは人工関節に緩みやガタつきが生じてくる可能性はあります。1~2年毎に受診していただければ、悪くなった部分が発生しても早期に見つけることができます。 そうすれば、簡単な部分取り替え手術だけで対応することができるのです。久し振りに受診されたときには既に全体が悪くなっていて全部を取り替えなければだめ、ということを避けるために、痛みがなくても定期的な通院をお願いします。1~2年に一度だけで済みますので。
手術をさせていただいた患者様全員と一生のお付き合いをさせていただくつもりですが、若い患者様の場合は執刀医のほうが早くリタイアしてしまうかもしれない、というのが最近の悩みです。



